-
Články
- Vzdělávání
- Časopisy
Nové číslo
- Témata
- Videa
- Podcasty
- Testování
- Kariérní portál
Doporučené pozice
Reklama- Praxe
Hojení ran v intenzivní péči IV.
Autoři: Markéta Koutná 1,2; Andrea Pokorná 3
Působiště autorů: Klinika anesteziologie, resuscitace a intenzivní medicíny, VFN a LF UK, Praha 1; UP Olomouc 2; LF MU, Brno 3
Vyšlo v časopise: Hojení ran 7, č. 1: 3-10, 2013
Kategorie: Intenzivní péče
Souhrn
Příspěvek navazuje na předchozí články věnující se prevenci a hojení ran v intenzivní péči (IP). V následujícím textu se autorky zaměřují na konkrétní lokality, ve kterých se rány vyskytují, současně s možnostmi řešení pomocí terapeutických krytí. Příspěvek by tak mohl být nazván také: „ošetřování ran od hlavy k patě“. Slovní spojení by tak vyjadřovalo konkrétní obsah textu zacílený na prezentaci množství a lokalizaci specifických problémů, ke kterým patří poruchy integrity kůže různých etiologií.
S některými ranami jsou pacienti na oddělení intenzivní péče přijímáni (dekubity, ulcerace dolních končetin), další vznikají v průběhu léčby jako následek dekompenzace zdravotního stavu, ošetřování nebo invazivních přístupů. Podle lokality a závažnosti rány je následně doporučen interval převazů. Již v předchozím příspěvku (Koutná et Pokorná 2012) jsme se zmínili o tendenci prodloužení intervalu převazu na tři a více dnů.Klíčová slova:
porucha integrity kůže, rána, hojení, intenzivní péče, lokalizace
Péče o rány by měla podléhat domluvenému systému na konkrétním pracovišti. Všeobecné sestry z různých zdravotnických zařízení prezentují opakované zkušenosti, v nichž popisují situaci, při níž je převaz rány a typ primárního obvazu ostatními kolegyněmi měněn bez objektivní příčiny, nejčastěji podle subjektivní oblíbenosti krytí v jednotlivých směnách. Dochází pak nejen k navýšení ekonomických nákladů, ale je také ovlivněn celkový proces hojení. Také z tohoto důvodu doporučujeme přípravu souboru základních principů péče o osoby s nehojící se ránou závazných pro celý ošetřovatelský tým. Jednoduchá pravidla lze zaměřit na různé oblasti: organizaci vzdělávání, odpovědnosti a kompetence, vedení dokumentace a způsob převazování.
Systém organizace péče
- Za systém ošetřování, vzdělání sester v oboru, zavádění nových materiálů a informací z oboru hojení ran odpovídá všeobecná sestra, nejlépe se zvláštní odbornou způsobilostí v hojení ran, jmenovaná a pověřená k činnosti managementem daného zdravotnického zařízení.
- V základech ošetřování ran a znalostech krytí jsou průběžně školeny všechny všeobecné sestry na oddělení.
- Pokud to situace umožňuje, koordinuje péči pověřená sestra a ta by měla být informována o každé nově vzniklé ráně (není-li přítomna, její vhodný zástupce je staniční sestra, která informace následně předá).
- Plánované převazy by měly být prováděny pověřenou sestrou ve všední dny. O víkendu by převazy měly být prováděny pouze ve výjimečných případech a dle doporučeného protokolu péče.
- Převazy by měly být prováděny v dopoledních hodinách (pokud tomu nebrání jiné důvody (vyšetření, invazivní výkon apod.).
Doporučení pro vedení dokumentace
- Pro každou ránu je nutné mít jeden záznam (list) z důvodů různých intervalů převazů u různých ran a nutnosti pečlivého a podrobného záznamu.
- Důvod pro změnu primárního krytí je nezbytné zaznamenat (například výrazný foetor rány, přizpůsobeni výběru krytí změně stavu rány – zhoršení, zlepšení, indikace lékaře).
- Zápis důvodu převazu mimo plánovaný interval je nezbytnou součástí kontinuální péče (např. z důvodu prosáknutí obvazu, foetor, znečištění krytí, mikrobiologický stěr, nedostačující fixace, kontrola lékaře apod.).
- Fotodokumentace ran a jejich projevů by měla být standardní součástí pro zachování komplexního přístupu zejména u dlouhodobě hospitalizovaných nemocných.
Doporučení pro vlastní převaz rány
- Při výskytu více ran u jednoho pacienta je nezbytné zahájit převaz od „nejčistší“ rány (například chirurgická rána, méně kontaminovaná, povrchová, méně rozsáhlá).
- Při riziku časté a opakované kontaminace rány (stolice, moč, sputum, krev a jiné) je s výhodou využití materiálů cenově přístupných a to zejména k dekontaminaci rány: například desinfekční roztoky s gázou (Prontoderm foam, Aqvitox D gel, DebriEcaSan gel, hydrogely bez aktivní látky). Okolí rány je nutno preventivně ošetřit amorfními silikony či ochrannou pastou.
- S ohledem na lokalitu a možnosti kontaminace exkrety je voleno krytí, které lze ponechat delší dobu na ráně (2–5 dnů).
- V časové tísni a nejistotě indikace krytí při přijetí pacienta je vhodné na ránu aplikovat obklad s antiseptickým roztokem či gelem a ponechat do vyřešení akutní situace.
- Při překladu pacienta, pokud je to možné, je nezbytné komunikovat s pracovištěm navazující péče v otázce indikace krytí a frekvence převazů.
V systému lůžkových zdravotnických zařízení, při velkém množství všeobecných sester na jednotlivých odděleních, obvykle postačí nabídka základního spektra terapeutických materiálů, se kterými bude umět pracovat a indikovat je celý ošetřovatelský tým. Zpravidla postačí zařadit jeden typ krytí ze skupiny antiseptik, hydrogelů, aktivního uhlí, alginátů, polymerů, hydrokoloidů, neadherentních a filmových krytí. Výběr by měl být doplněn dvěma druhy antiseptických roztoků pro obklady před převazem a pro kontinuální laváž (se zohledněním rizika alergizace a výskytu typů poruchy integrity kůže).
Vzhledem ke skladbě nemocných v IP a závažnosti jejich zdravotního stavu a také s ohledem na dostupné informace z minulosti lze předpokládat i vyšší incidenci dekubitů ve srovnání s jinými pracovišti. Použitím kvalitních aktivních antidekubitních matrací a pomůcek se obecně snižuje výskyt dekubitů a to jak celkově, tak i dle stupně (méně závažnějších dekubitů vyššího stupně). Další problém je v prevenci zhoršování stavu. Jak uvádí Ulrych (2012), ze statistiky KARIM VFN Praha vyplývá, že 80 % pacientů je na oddělení s dekubity již přijato (z domova, z jiných oddělení). Díky kvalitní péči jsou nejčastěji u pacientů řešeny různé povrchové léze, lacerace, exkoriace vzniklé při manipulaci nebo vlivem invazivních vstupů.
V navazujícím textu budou zmíněny různé lokality těla, s příklady možných příčin a projevů poškození integrity kůže.
Řešení ran na hlavě a v obličeji
Rány v obličejové části mají „výhodu“ dobře přístupné lokality v řešení problému při opakovaných intervencích. Nevýhodou je náročná fixace jak v obličejové, tak vlasové části, zvláště je-li pacient při vědomí. Poranění může vznikat v důsledku iritace náplastí (opakované převazy, nešetrné snímání, alergie na náplast). Tento problém se nejčastěji týká oblasti nosu při fixaci různých typů sond určených k enterální výživě. Obvykle se jedná o povrchová poranění (exkoriace) kterým je možné předcházet a s dobrým efektem je léčit. Při opětovných iritacích však může dojít k rozšíření a prohloubení poranění.
Další možnou oblastí poškození je ušní lalůček při tlaku saturačního kyslíkového čidla na měkkou tkáň (obr. č. 1). Uší se týká i další problém vzniklý fixací kyslíkové masky gumičkou kolem nich. Při delší nebo opakované aplikaci se může vytvořit bolestivé poškození.
Obr. 1. Saturační čidlo na ušním lalůčku 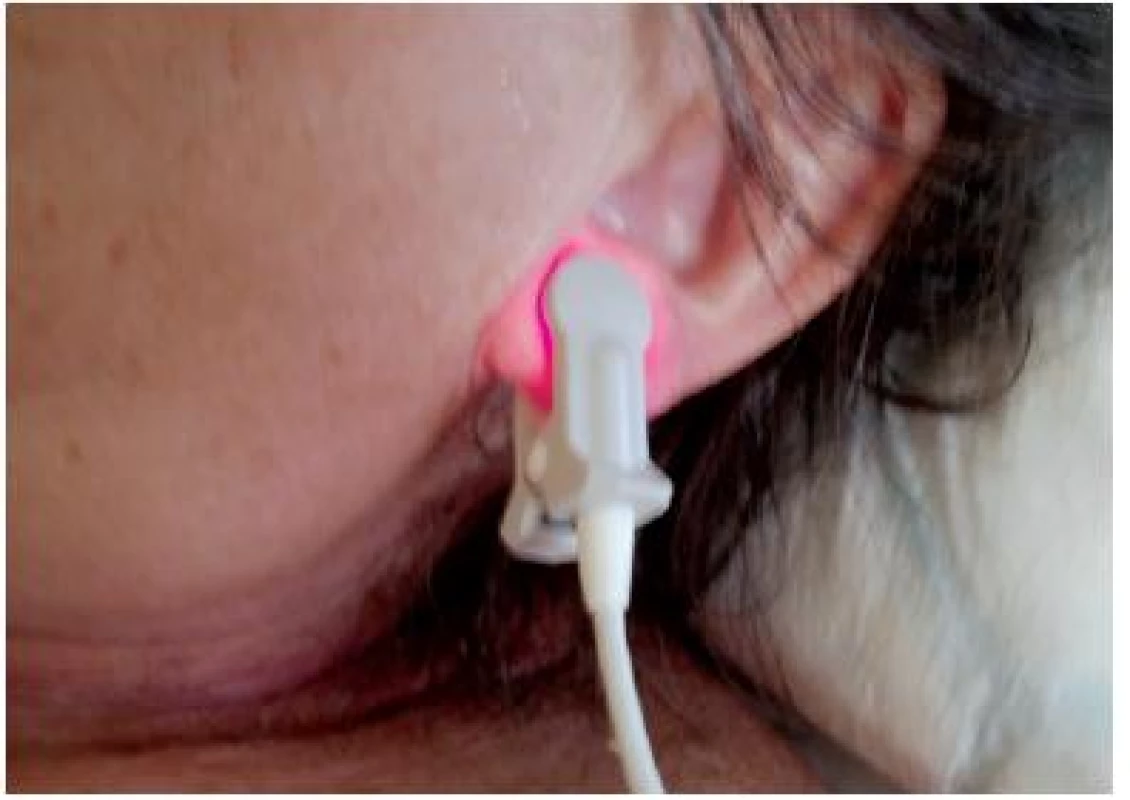
Obrázek z archivu autorek Poranění dásní, bukální sliznice, jazyka nebo rtů v dutině ústní (obr. č. 2) souvisí s neúplným, nebo poškozených chrupem, který zvláště u seniorů není výjimkou. Řešení bude věnován následující odstavec. K postižení ústních koutků dochází i přes snahu o prevenci a podkládání čtverci, aby bylo zamezeno působení tlaku tracheální kanyly a macerace slinami. Všeobecné sestry intuitivně aplikují při takovém poškození masti. Ty mají za následek rozmokvání a stagnaci hojení. Obecně platí, že výběr ošetřujících prostředků se řídí podle aktuálního stavu rány. U pacientů v intenzivní péči často dochází ke změnám ze dne na den. Podle objektivního nálezu měníme také typ krytí.
Obr. 2. Dekubitus na jazyku 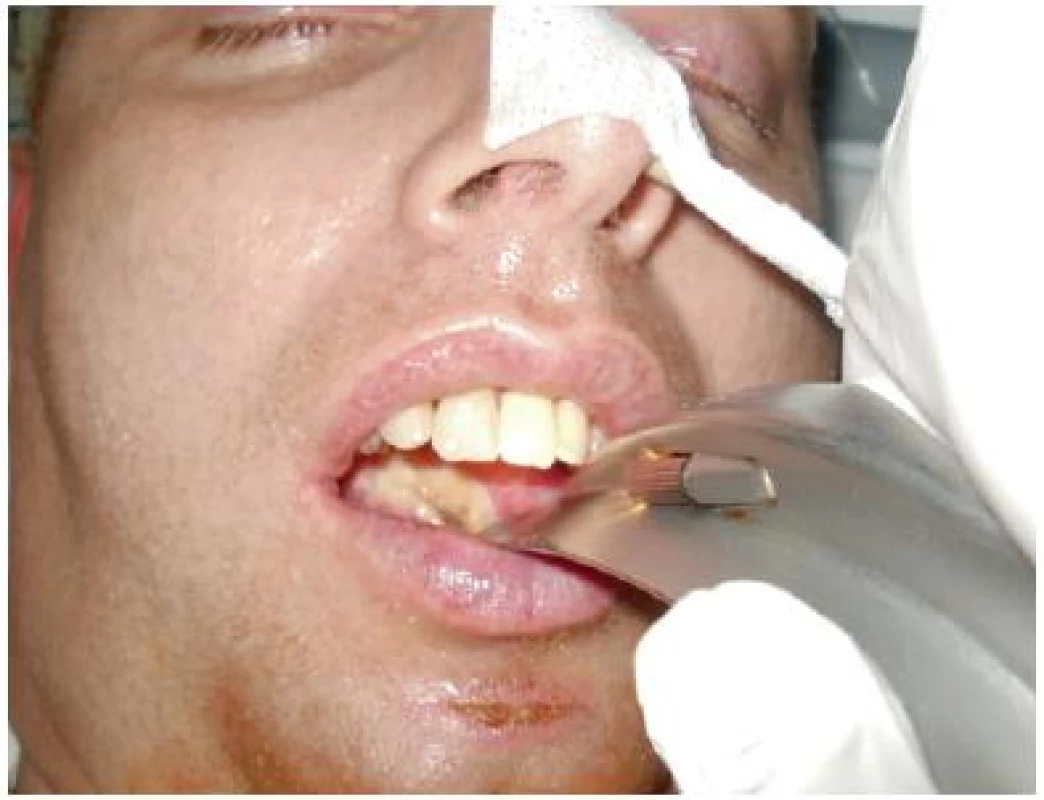
Obrázek z archivu autorek Doporučená řešení: U všech míst, která jsou dlouhodobě vystavena působení náplasti, tření nebo maceraci je doporučena aplikace silikonového krytí ve spreji (např. Cavilon spray) jako mezivrstva mezi fixačním materiálem a pokožkou a ochrana před působením slin. U povrchových nemokvajících poranění využíváme Bionect Silverspray s obsahem kyseliny hyaluronové k podpoře hojení a stříbra pro eliminaci patogenů. V případně prevence vzniku dekubitů vlivem saturačního čidla (ušní lalůčky) je důležité střídání snímaných lokalit a u stabilních pacientů měření saturace kyslíku v pravidelných intervalech, namísto kontinuálně (stejné doporučení se týká i prstů). Při plánované krátkodobé aplikaci kyslíku postačí v zátěžové lokalitě Cavilon Spray, který se nanáší postřikem, nebo potřením obvykle v jedné vrstvě. Při dyskomfortu pacienta pro zmírnění tlaku za ušima lze použít krytí Mepilex s lehce přilnavou vrstvou po jedné straně, které je možné velikostně upravit podle dané lokality.
Rány v dutině ústní
Poranění sliznice dutiny ústní vzniká často mechanickou příčinou jako důsledek „neúplného chrupu“ (obr. č. 3), nebo křečovitým stiskem čelistí při poškozeních mozku. Ragády nebo dekubity se často projevují různou intenzitou krvácení a tvorbou povlaků.
Obr. 3. Rány v dutině ústní 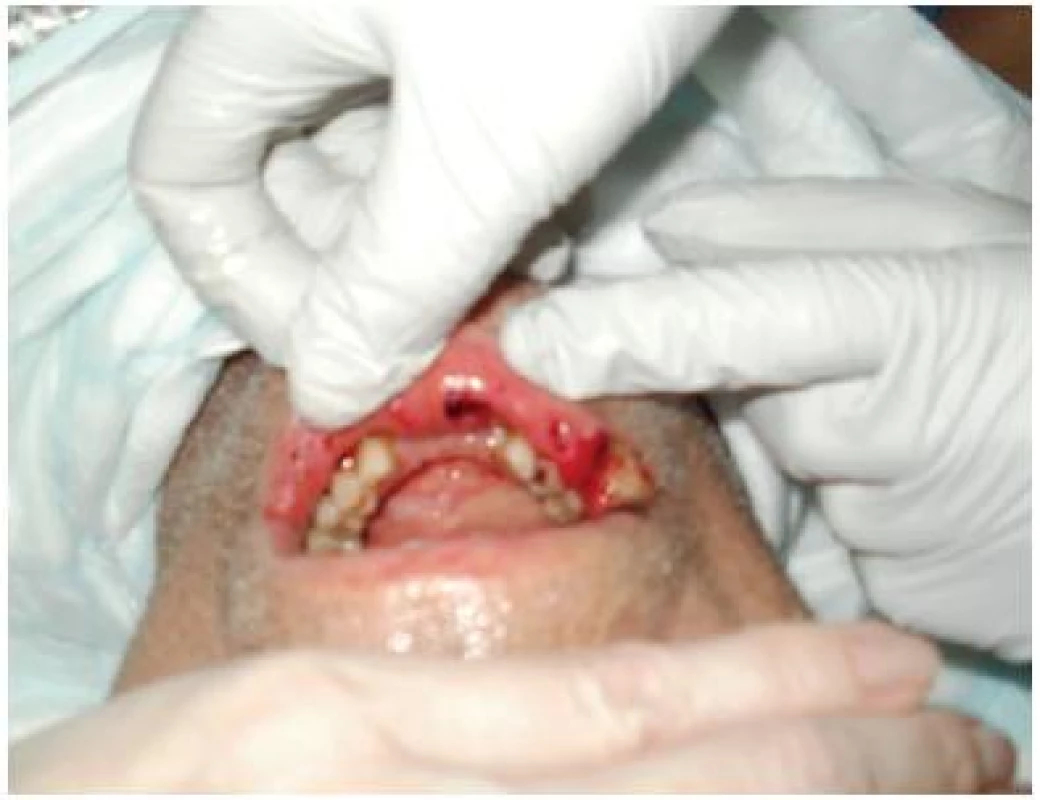
Obrázek z archivu autorek Doporučené řešení: ve standardní léčbě je jako základ používán bor glycerin roztok k vytírání s aplikací několikrát denně nebo Pagavit štětičky obohacené glycerinem a ochucené přírodním citronovým extraktem spolu s 0,1% natriumbenzoátem pro podporu tvorby slin. V případě krvácení z dásní nebo bukální sliznice a otlaků na jazyku lze doplnit standardní péči aplikací roztoku Skinsept Mucosa na poškozená místa. Roztok obsahuje antiseptické látky (chlorhexidin, peroxid vodíku). Přestože výrobce doporučuje aplikaci bez ředění, v případě použití vícekrát denně, je možné roztok naředit vodou. Výběr prostředků je vhodný prostřídat přípravkem Herbadent v roztoku nebo gelu na dásně. Lokální terapii je v tomto případě nezbytné konzultovat s lékařem také s ohledem na riziko senzibilizace, sooru apod.
Dutina nosní
Otlaky (drobné slizniční dekubity) na nosní sliznici obvykle vznikají při kontaktu žaludeční nebo duodenální sondy (obr. č. 4).
Obr. 4. Využití pěny v nosní dutině 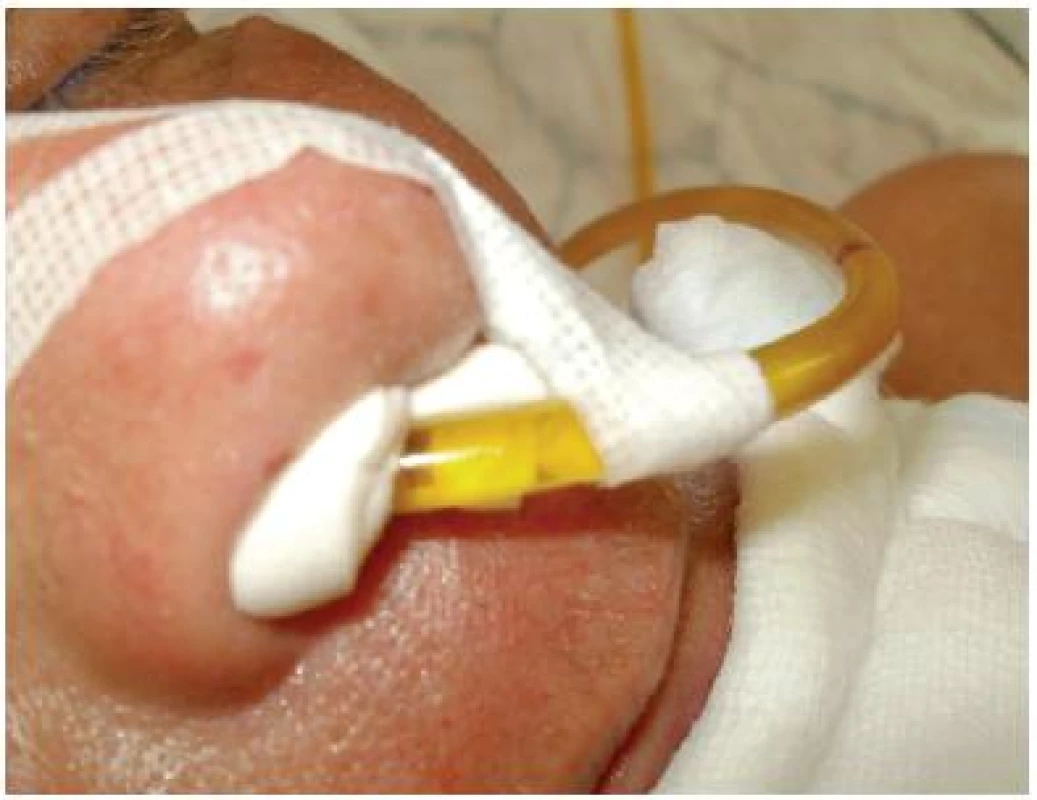
Obrázek z archivu autorek Doporučené řešení i prevence: Kendall antimikrobiální pěna obsahující polyhexanid má účinek z obou stran krytí. Proto je ideální pro vložení do kavit. Výjimkou není přirozená dutina nosní. Pěnu je možné velikostně upravit i na výšku. Další využití tohoto primárního krytí je při krvácení z dutiny nosní při poruše koagulace (jako hemostyptikum). Pěna má velmi dobrou savou schopnost. Tam, kde jsou obavy z adheze krytí, jej lze kombinovat s hydrogelem (ve velmi malém množství – riziko aspirace). Další možností k zastavení krvácení s využitím primárních krytí s hemostiptickým účinkem je Traumacel Biodress, nebo některý z alginátových obvazů (Sorbalgon, Kaltostat, Suprasorb A).
Dekubity ve vlasové části
Rány ve vlasové části hlavy se většinou vyznačují dobrým procesem hojení. U pacientů v IP se defekty často nacházejí v oblasti temene hlavy (obr. č. 5), kde vznikají v souvislosti s nutným znehybněním. V prevenci u pacientů, kde je nutné znehybnění hlavy, vypomáhají gelové položky pod hlavu, které následně umožní také fixaci krytí na ráně. I přes různé varianty fixace v této oblasti (oholení vlasů, odmaštění, Cavilon Spray, různé typy náplastí, filmová krytí, čelenka) je náročné udržet příslušný primární a sekundární materiál v místě poškození. Proto, podle typu spodiny rány, volíme materiály, které se řadí k ekonomicky méně náročným. Během vývoje nekrózy dáváme přednost antiseptickým roztokům k vysušení poškozené lokality. Po prvních známkách demarkace, můžete použít hydrogely k odloučení nekrózy. Pokud se daří alespoň 3 dny udržet krytí v lokalitě, pomalý débridement závisející na „vyzrálosti“ nekrózy poskytne krytí ze skupiny hydrokoloidů (GranuFlex), které zajistí léčbu i ve fázi proliferace. Upozornit je však třeba na nutnost tzv. čisté rány (riziko infekce).
Obr. 5. Nekróza na temeni hlavy 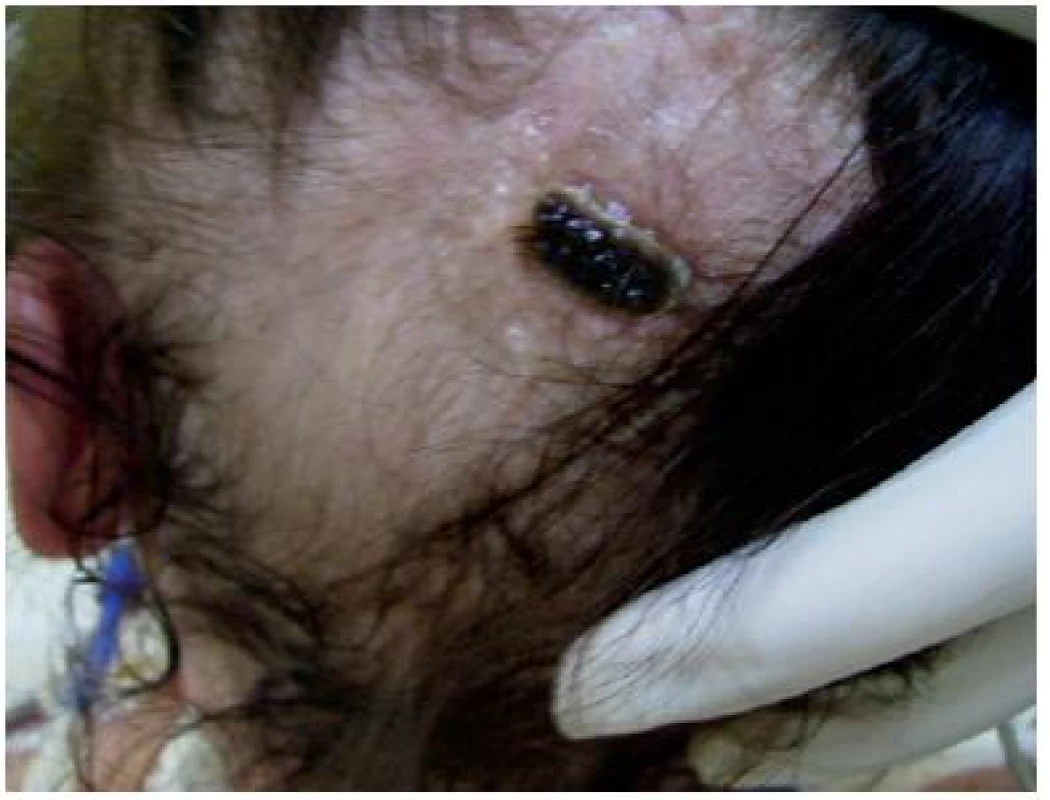
Obrázek z archivu autorek Dekubity ve vlasové části mohou také vznikat tlakem neupravených anebo nesprávně upravených vlasů, které se i přes sebelepší snahu nedaří rozčesat. Zkrácením nebo odstřižením vlasů odstraníme příčinu a pomůžeme rychlejšímu růstu nových vlasů (vždy respektujte přání nemocného, pokud je to možné).
Rány v oblasti krku a na hrudníku
Rány na krku souvisí se zajištěním dýchacích cest (tracheotomie) a možností poškození pokožky při fixaci kanyly.
Tracheostomie
Ošetření komplikací v okolí tracheostomatu se řídí pravidly léčby podle jednotlivých projevů jako u jiných ran. Mezi komplikace patří například dehiscence u tracheostomie řešené chirurgickým přístupem, povlaky na spodině, macerace okolí, množství sputa prosakující okolo kanyly, nebo foetor sputa (obr. č. 6).
Obr. 6. Komplikace v okolí stomatu 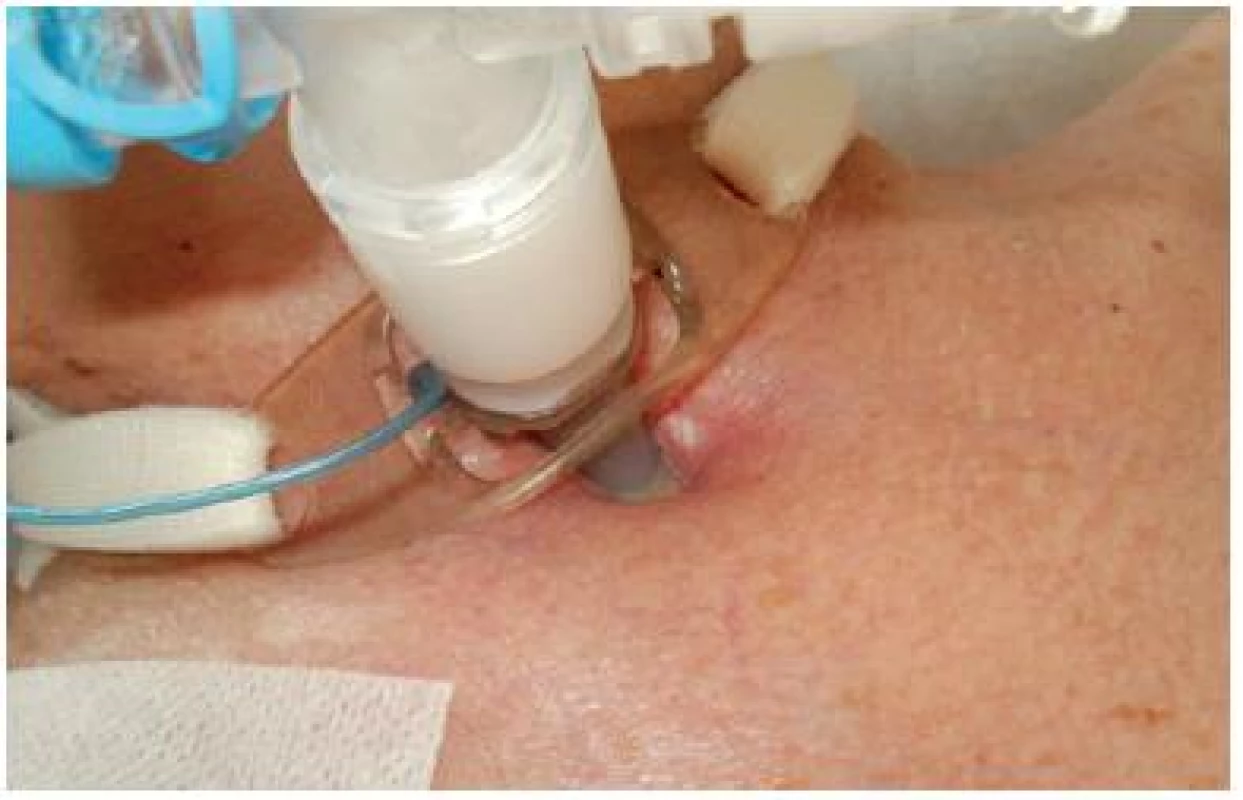
Obrázek z archivu autorek Doporučené řešení: v prevenci jsou k ošetření tracheostomie využívány různé druhy antiseptických oplachových a obkladových roztoků (Prontosan, Octenilin, Octenisept, DebriEcaSan, Aqvitox, Betadine). Při „klidné tracheostomii“ následuje pouze podložení sterilním gázovým čtvercem upraveným pro tyto účely. Antiseptikum ve formě mřížky (např. Inadine) doporučujeme použít po zastavení krvácení po zákroku (dilatační, chirurgický) nebo při erytému v okolí stomie (obr. č. 7). Při povleklé spodině v okolí lze kombinovat hydrogel s pěnou s antiseptickými účinky. Při foetoru zmírňujeme projevy materiály s aktivním uhlím. Základem v použití různých primárních krytí u tracheostomie je jejich aplikace na porušenou oblast. Tato lokalita bývá nejčastěji v blízkém okolí kanyly. Podložení celé kanyly primárním materiálem je nejen neekonomické, ale přináší také riziko nadměrné fixace a ischemie okolí tracheostomatu. S podobnými problémy nedostačující aplikace se setkáváme v místech, kde je nutná tamponáda dané oblasti. Primární materiály působí pouze v kontaktu s tkání. Při výběru krytí je také vhodné si rozmyslet, v jakém intervalu bude třeba provádět převaz tracheostomie. Vzhledem ke kontaminaci sputem, a s ohledem na standardy péče na jednotlivých pracovištích, se nejdelší interval pohybuje v rozmezí 24 hodin.
Obr. 7. Ošetření tracheostomie 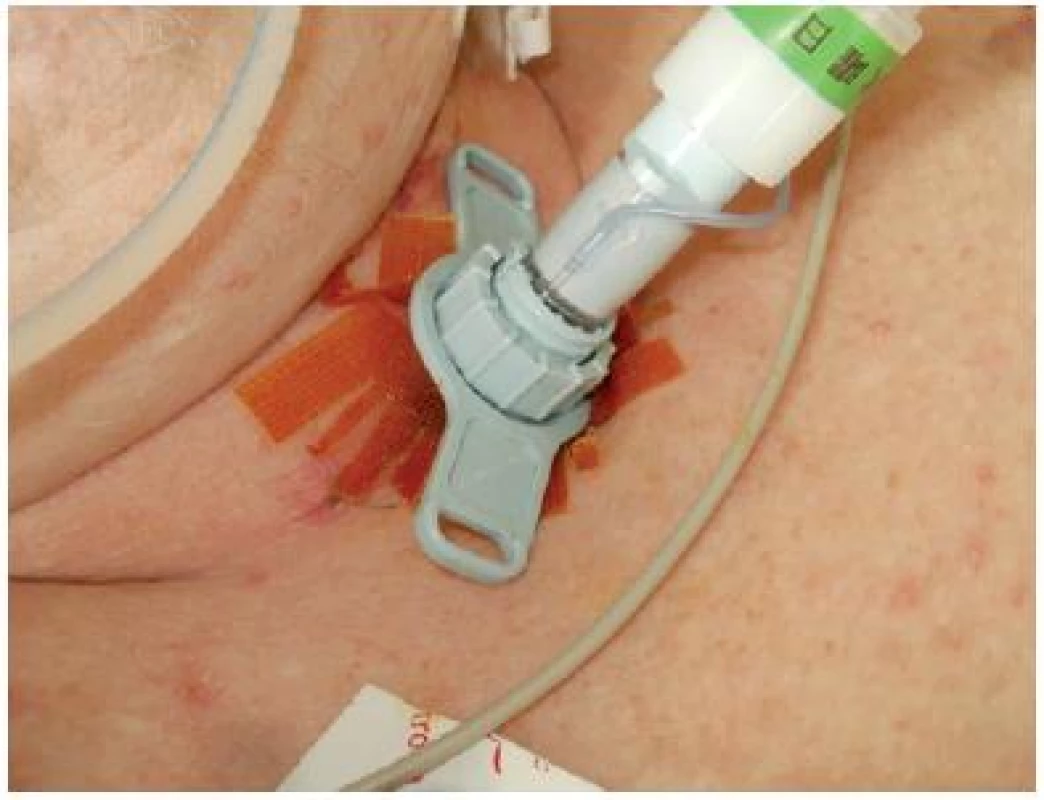
Obrázek z archivu autorek Rány na hrudníku
Rány na hrudníku mohou mít etiologii poškození v důsledku exkrece potu a sekrece z ran, ale také v důsledku diagnosticko-terapeutických postupů.
Ragády pod prsy
Vznikají nejčastěji u žen jako důsledek tíhy vlastního prsu s projevy intertriga často v kombinaci s mykózou. V této oblasti je nutné sledovat uložení a vedení EKG elektrod, které mohou způsobit povrchové exkoriace až dekubity (obr. č. 8).
Obr. 8. Exkoriace na prsu 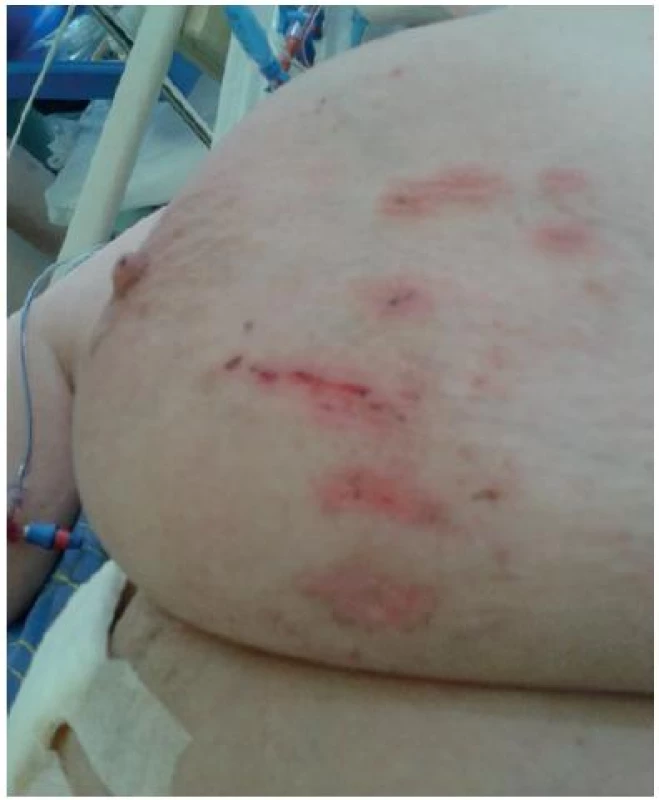
Obrázek z archivu autorek Doporučené řešení: prevencí i léčbou se stává odstranění příčin vzniku, jako jsou součásti monitorace (elektrody), úprava polohy prsů nebo řešení mykózy. Obecně je u vlhké zapářky nutno vysoušet a u suché olupující se kůže oblast promazávat. Jeden z vhodných prvních kroků je obklad antiseptickým roztokem, při povrchových exkoriacích použití spreje Bionect Silverspray bez dalšího krytí nebo s lehkou fixací. Při podezření na projevy mykózy (malhygiena pacienta, letní období) aplikace Imazolu krémpasty opět bez krytí nebo s fixací krytím. Podle projevů využíváme zvláště u hlubších ran pěnu se stříbrem (Mepilex Ag) nebo hydrokoloid (GranuFlex).
Povrchové rány, lacerace, exkoriace v různých lokalitách těla
Podle lokality dáváme přednost primárním materiálům, které se dobře fixují v dané lokalitě díky svým vlastnostem. Mezi tyto materiály patří krytí ze skupiny polymerů, hydrokoloidů, mřížek nebo sprejů. Mepilex, Mepilex Ag, Tielle, GranuFlex, GranuFlex Thin, Bionect Silverspray, Actilite.
Rány na horních končetinách
U ran na horních končetinách se setkáváme často se sufuzemi, hematomy, laceracemi při pergamenové kůži nebo dekubity. Krusty a exkoriace jsou velmi dobře řešeny hydrokoloidy (GranuFlex). Podle mobility pacienta je možné hydrokoloid dále fixovat filmovým krytím nebo rychloobvazem (Cosmopor), ale je nutno pamatovat na vyšší adhezi při snímání krytí. Vzhledem k lokalitě, kde je minimální možnost kontaminace, určujeme termín převazu podle sekrece a závažnosti rány od 3 do 7 dnů. U nových krvácejících lacerací se osvědčuje medové krytí na mřížce (Actilite), které lze v dalších dnech nahradit opět hydrokoloidem s delším intervalem výměny (5–7 dnů) nebo pěnou se silikonem (Mepilex) se stejně dlouhým intervalem. Rozsáhlé sufúze (obr. č. 9) všeobecné sestry řeší obklady s antiseptickým roztokem. Diskutabilní účinek roztoku na sufúzi sestry na empirické úrovni potvrzují u více pacientů, ale nejedná se o jednoznačně ověřený postup. Tuto „léčbu“ s efektem doplní fototerapie (Zepter, Biotherapy) po dobu 30 minut dvakrát denně. Sufúze na paži také mohou vznikat při monitoraci krevního tlaku působením tlakové manžety při častém měření a nastavení vysokých hodnot nafukování. Zapářka (intertrigo) na paži vzniká hlavně v letním období v kontaktu pokožky s manžetou. Tento problém řeší na některých odděleních podložením tlakové manžety savým materiálem.
Obr. 9. Sufúze na horní končetině 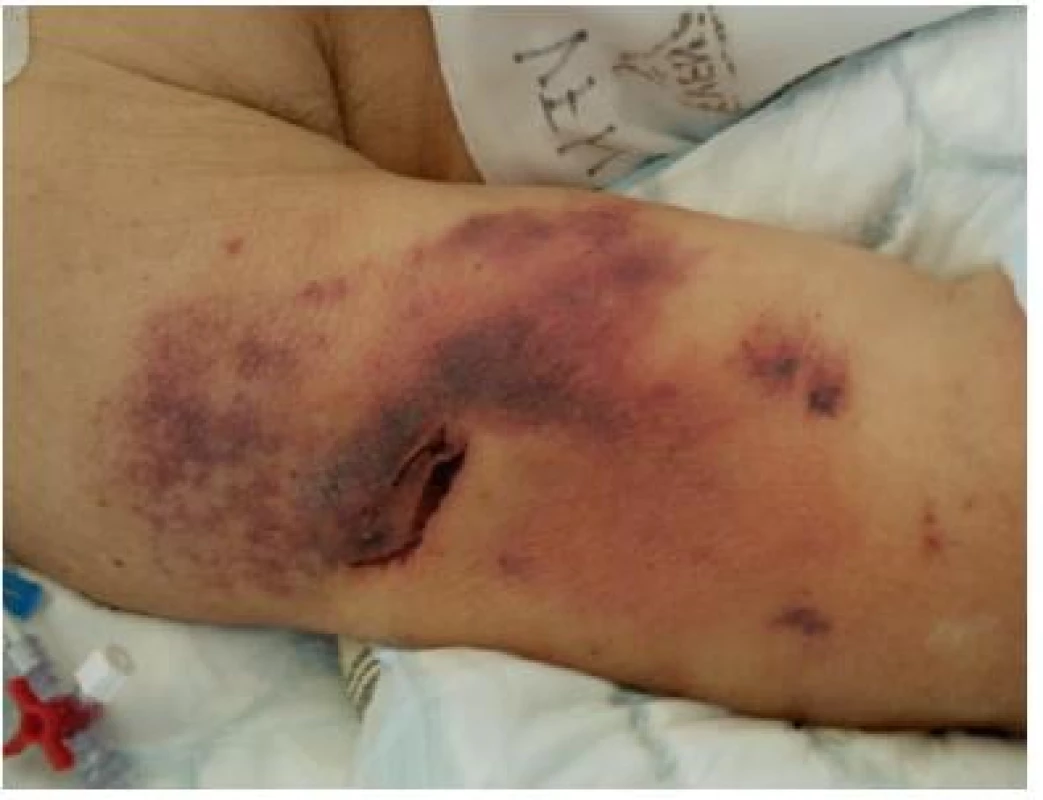
Obrázek z archivu autorek Obrázky č. 10 a 11 prezentují puchýřovité poškození prstů neznámé etiologie. (potenciální působení chladu). Představují problém, kdy se nutné za přísně aseptických podmínek evakuovat obsah puchýřů a puchýře odstranit pro dostačující účinek primárního krytí na spodinu rány. Antiseptikum (Inadine) zmírní sekreci, neadheruje ke spodině a zajistí profylakticky pomnožení patogenů. Interval převazu je určen podle množství exsudace (2–4 dny).
Obr. 10. Puchýře na prstech 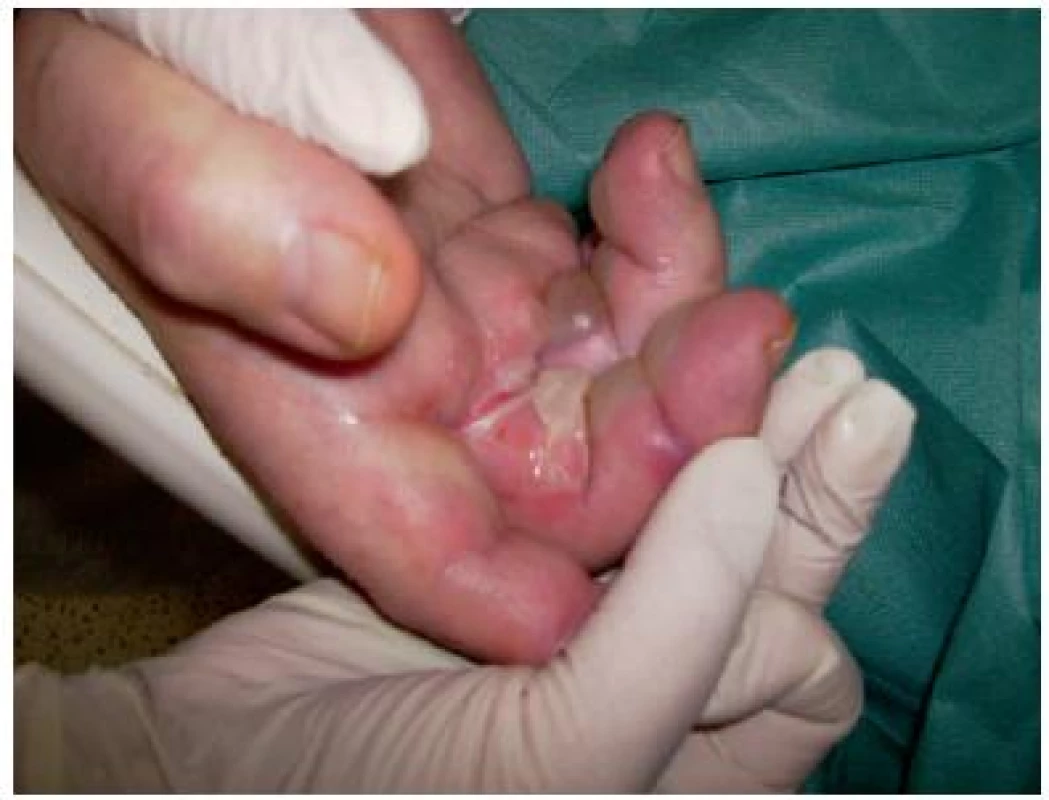
Obrázek z archivu autorek Obr. 11. Odstranění puchýřů na prstech 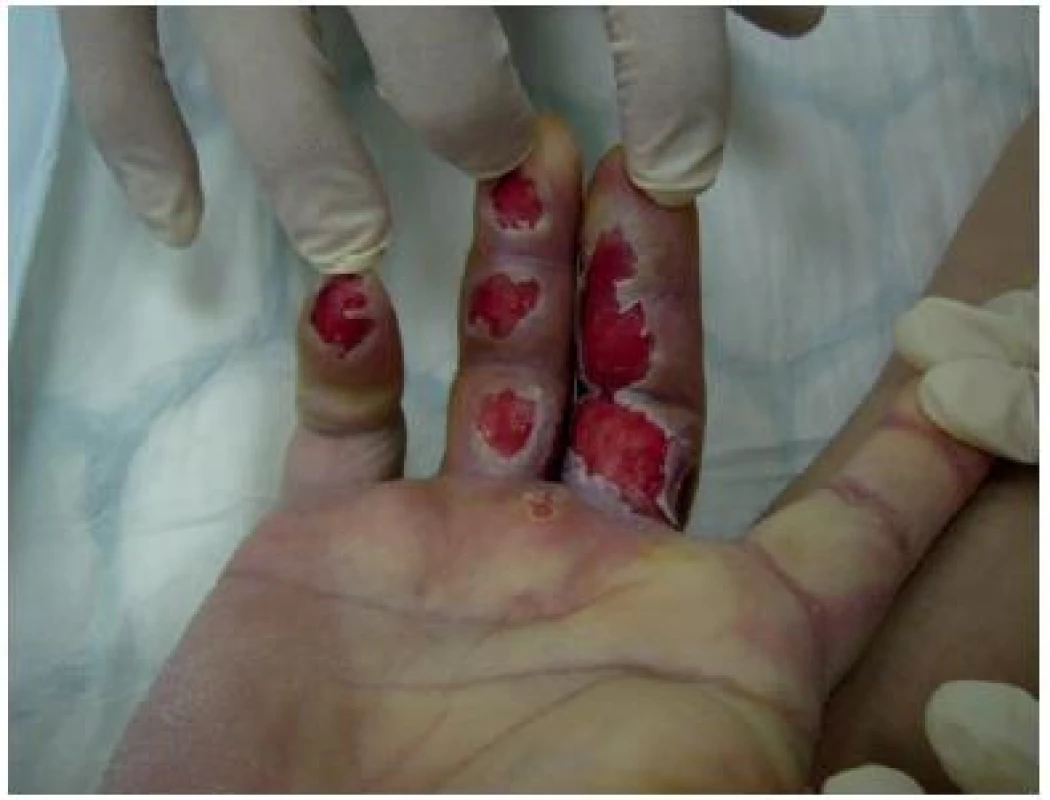
Obrázek z archivu autorek Rány v oblasti břicha
Na břiše nalézáme různé typy ran od povrchových krust vzniklých neopatrnou manipulací při odstraňování náplasti, nebo alergickou reakcí na náplast (obr. č. 12), dále sutury, různé typy stomií nebo komplikované chirurgické rány. Způsob ošetření klidných sutur je typický pro zaměření oboru (chirurgie, gynekologie, urologie nebo kardiochirurgie). Všeobecně bývá sutura na operačním sále ošetřena antiseptickým roztokem, ponechána „nasucho“ a překryta sterilním krytím. Asi nejznámější a chirurgy akceptované antiseptické krytí je Inadine s možností použití profylakticky i léčebně. Obrázek č. 13 předkládá suturu komplikovanou nekrózou. Přestože se aplikace Inadine (obr. č. 14) na suchou nekrózu u jiných ran považuje za neefektivní v rámci vývoje rány, v tomto případě chirurg odkládá débridement nekrózy na pozdější dobu do dostatečného zacelení sutury.
Obr. 12. Alergická reakce na náplast 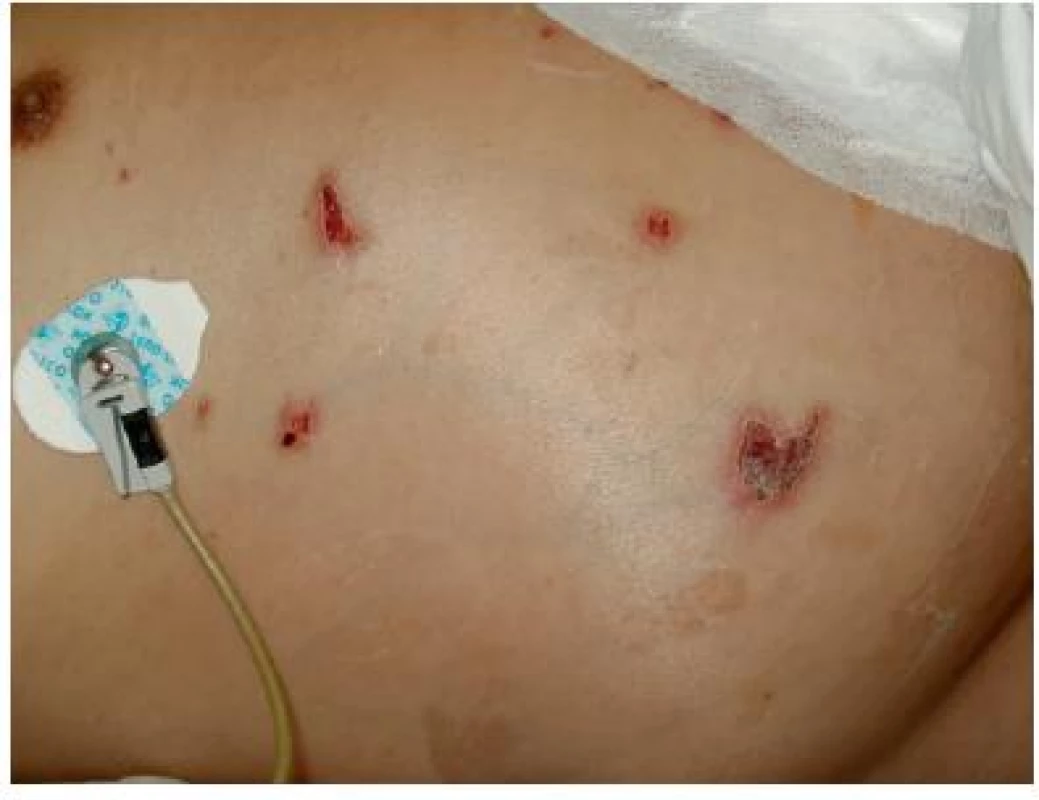
Obrázek z archivu autorek Obr. 13. Ošetření sutury s nekrózou 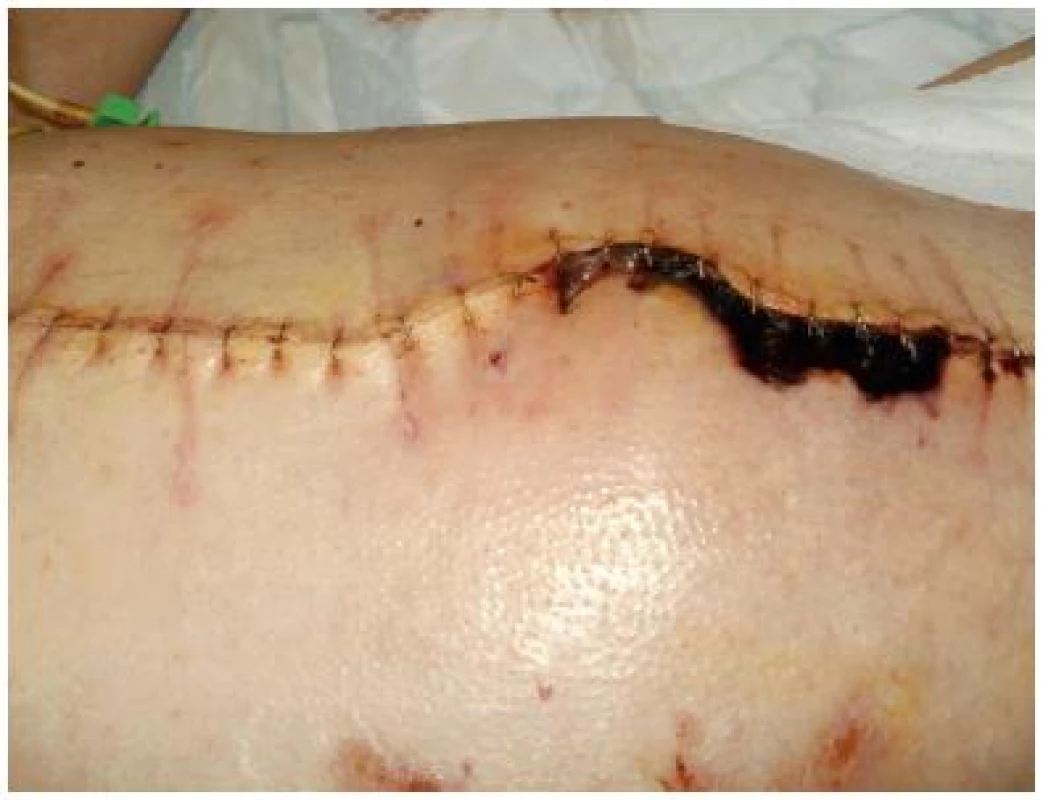
Obrázek z archivu autorek Obr. 14. Ošetření sutury s nekrózou antiseptikem 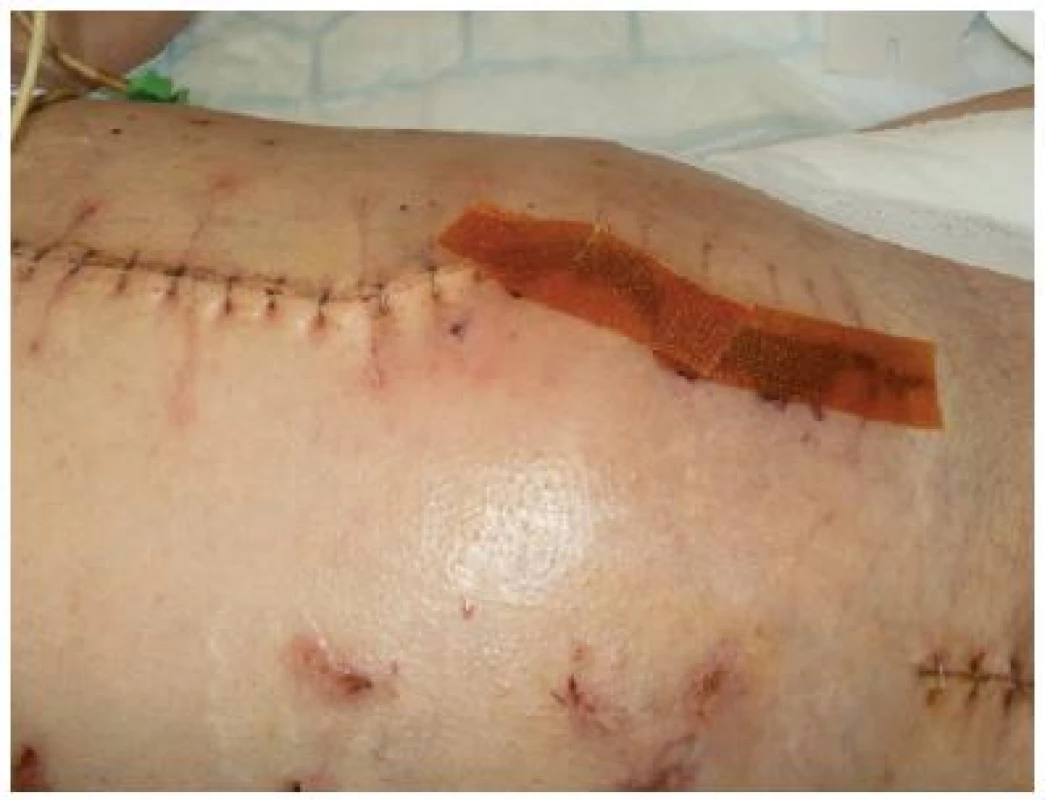
Obrázek z archivu autorek V rámci intenzivní péče se setkáváme s různými způsoby podávání výživy. Ošetření perkutánní endoskopické gastrostomie (PEG) se opět řídí projevy v okolí stomického přístupu (klidné okolí, erytém, dilatace, macerace, zápach). U klidné gastrostomie můžeme uvažovat o prevenci komplikací antiseptikem (Inadine, Bionect Silverspray). Asi nejčastějším neporozuměním v ošetřování PEG jsou každodenní převazy u klidné stomie. V denním kontaktu se stomií naopak může dojít ke kontaminaci patogeny. Maceraci v okolí, povlaky současně s ovlivněním foetoru vyřeší krytí s aktivním uhlím (Actisorb Plus). Opět má větší efekt minimálně po dvoudenním převazu. Pro převaz po více dnech je určeno pěnové antimikrobiální krytí Kendall (obr. č. 15, 16, 17). Krytí řeší současně měkké podložení pomůcky. Velmi nebezpečná je chemizace místa inzerce PEG, proto se materiály nesmí příliš vrstvit, aby nedošlo k útlaku knoflíku drénu směrem ke kůži.
Obr. 15. PEG 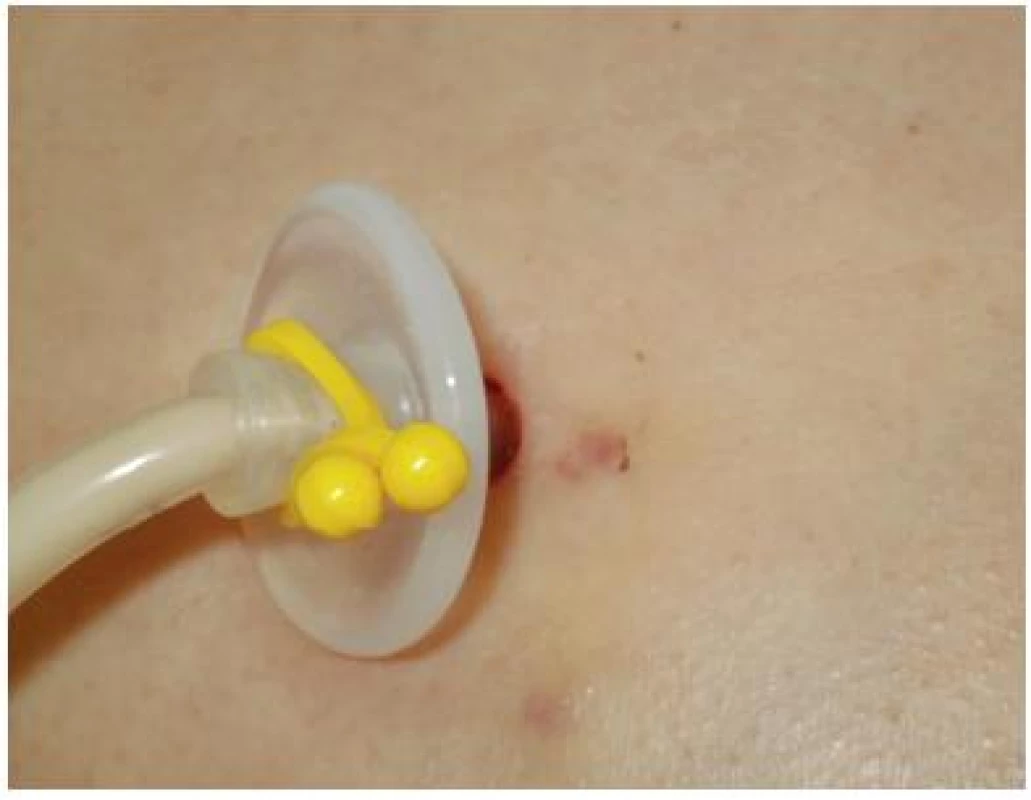
Obrázek z archivu autorek Obr. 16. Ošetření PEG 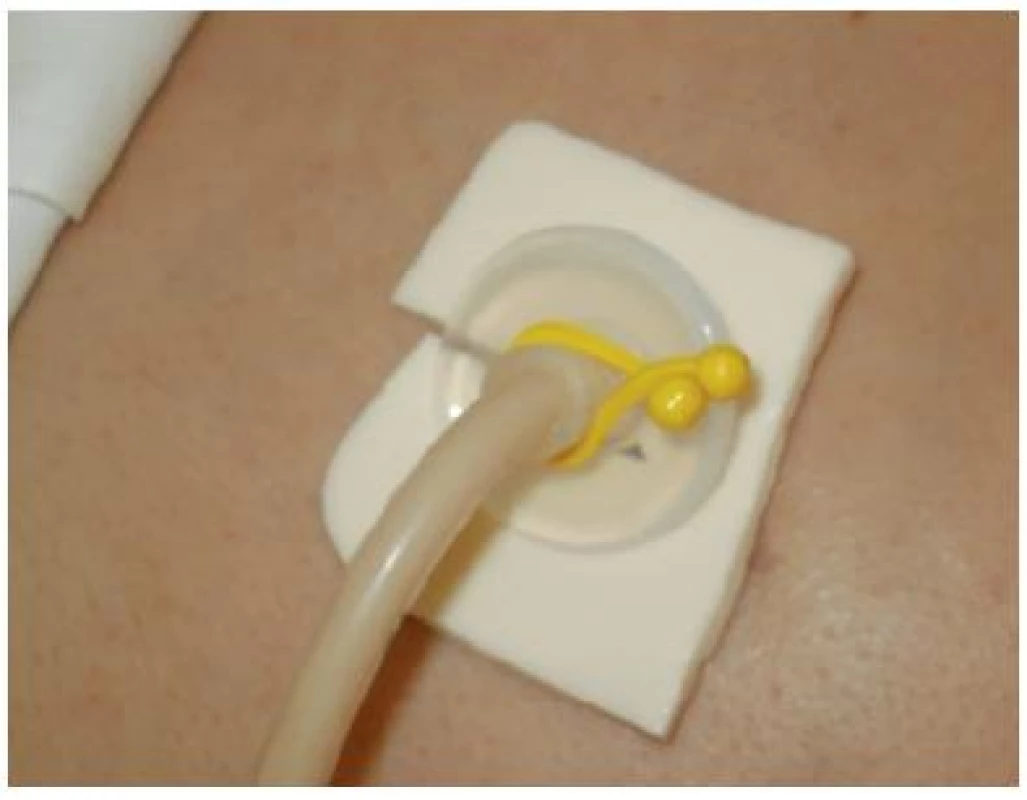
Obrázek z archivu autorek Obr. 17. Fixace PEG 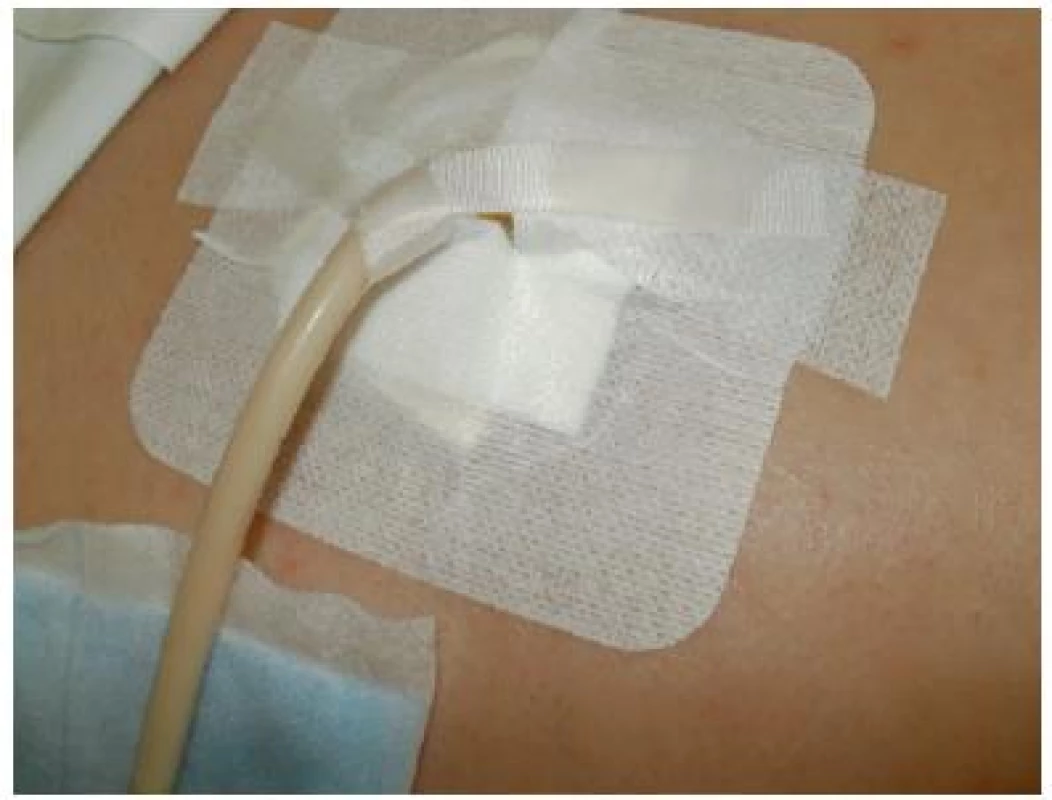
Obrázek z archivu autorek Léčba komplikované břišní rány (laparotomie) je plně v rukou chirurga. Podle závažnosti rány komunikuje o aktuální indikaci a postupu léčby celý tým – chirurg, intenzivista, sestra specialistka v hojení ran, nutricionista a další odborníci. Výběr prostředků obvykle začíná u antiseptických roztoků, přes častější laváže a kontrolu rány. Podle vývoje přecházíme k aplikaci krytí s aktivním uhlím (Actisorb Plus) doplněný podle sekrece hydrogelem (NU-GEL). Výběr doplňuje roztok s kyselinou hyaluronovou a jodovým komplexem (Hyiodine) nebo pěna s polyhexanidem (Kendall AMD pěna), kterou lze tvarovat do dutin. Pacienty s komplikovanou chirurgickou ránou po kompenzaci stavu překládáme na nutriční jednotku intenzivní péče.
Rány na zádech
Defekty na zádech mají výhodu nízkého rizika kontaminace. Díky tomu může primární krytí zůstávat na ráně po dobu 4 a více dnů. Interval převazu je ale také závislý na kvalitě fixace. U pacientů s vyšším BMI se můžeme setkat s rozsáhlejším pocením, obecně pocením při febrilii nebo zátěži v letních měsících. Na obrázku č. 18 jsou patrné objektivní známky vzniku dekubitů vlivem tření. Asi nejčastější „chybou“ v indikaci krytí je předčasná rehydratace u nedostatečně „vyzrálé nekrózy“. Vhodnější je vyčkat na první známky demarkace nekrózy v okolí a následně začít s rehydratací (hydrogely, hydrokoloidy). Tyto rány (pokud není prosáklé podkoží) obvykle příliš neprosakují. Podle množství sekrece tedy fixujeme i primární krytí pouze rychloobvazem s lepivým okrajem (Cosmopor) nebo savé polštářky (Surgipad) přelepíme celoplošnou náplastí (Omnifix, Mefix). Pro lepší fixaci sekundárního krytí je praktické lepenou oblast odmastit (alkoholový desinfekční prostředek, benzín) a následně aplikovat Cavilon Spray. Po jeho zaschnutí aplikovat zvolené sekundární krytí.
Obr. 18. Vývoj ran na zádech 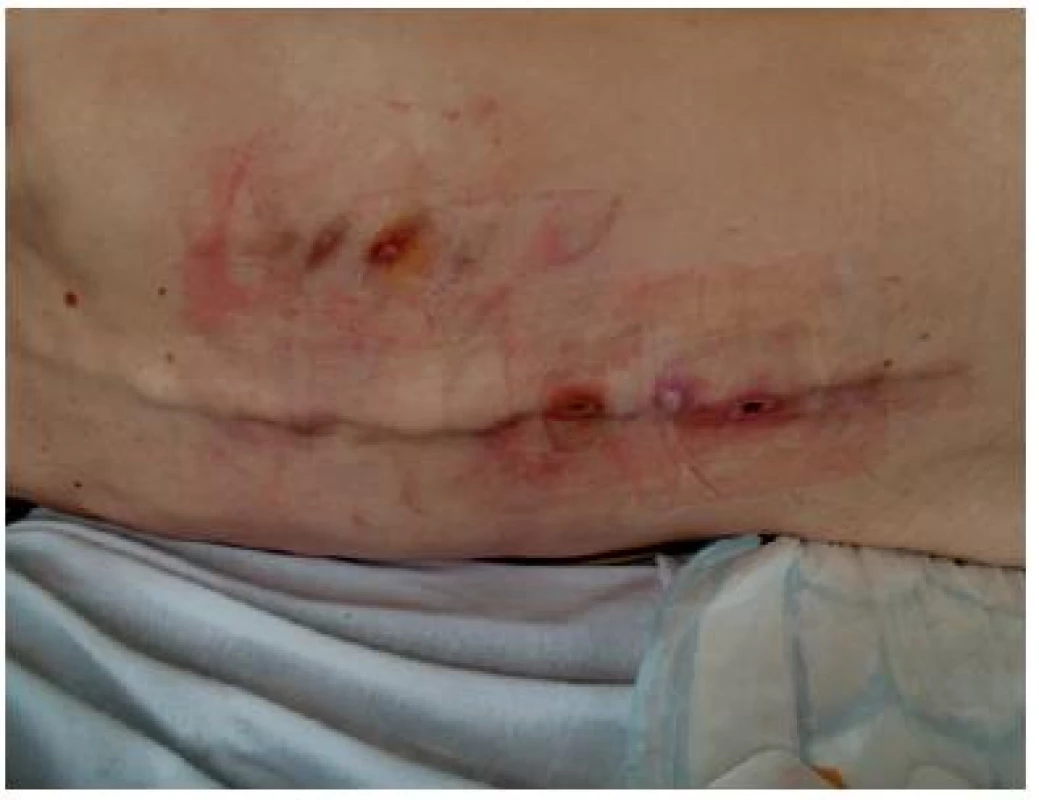
Obrázek z archivu autorek Defekty v sakrální oblasti a na hýždích
Oblast sakra se stává v rámci prevence i léčby nejvíce komplikovanou vzhledem ke kontinenci stolice. Problém částečně řeší katétr k managementu stolice (FlexiSeal). Tam, kde plní dostatečně svoji funkci lze mít delší interval převazů, za 3–5 dnů. Podle stadia rány, rozsahu a sekrece vyměňujeme pouze sekundární krytí a upravujeme fixaci. I přes dobrou nabídku fixačních materiálů je často náročné při polohování, hygieně a rehabilitaci udržet krytí v požadované lokalitě. Všechny postupy a výběr prostředků se řídí individuální situací pacienta. O to více hodnotíme práci všeobecných sester, které jsou schopny doporučený interval za náročných podmínek dodržet. Důvodem snahy o delší interval převazu není pouze ekonomická náročnost, ale také úspora práce sester, rovněž časový prostor pro náležité hojení ran (débridement, proliferace). Časté převazy zpomalují fyziologické pochody. Snížení teploty v ráně během převazu má vliv na množení fibroblastů důležitých ve fázi proliferace i na systém imunitních reakcí (McGuiness 2012; Pokorná et Mrázová 2012).
U některých pacientů není možné využít katétr k managementu stolice anebo FlexiSeal neplní zcela svoji funkci. V takových situacích jsou nutné různé modifikace ošetřování s častými převazy. Opět se výběr prostředků řídí dle stadia rány (zánětlivá, čisticí, proliferační, epitelizační). Při vývoji rány, tvorbě a poškození vzniklých puchýřů chráníme okolí ochrannou pastou a na poškozenou oblast aplikujeme antiseptickou mřížku. Tato indikace je ponechána, pokud lze převaz provádět po 24 hodinách. Rána v tomto období nebývá jasně ohraničená, na povrchu zůstávají zbytky porušené kůže, při dalším působení tlaku se postupně vyvíjí nekróza. Obrázek č. 19 ukazuje podobnou situaci u pacienta s pozičním traumatem, který byl nalezen doma v komatu (po 48 hodinách).
Obr. 19. Poziční trauma 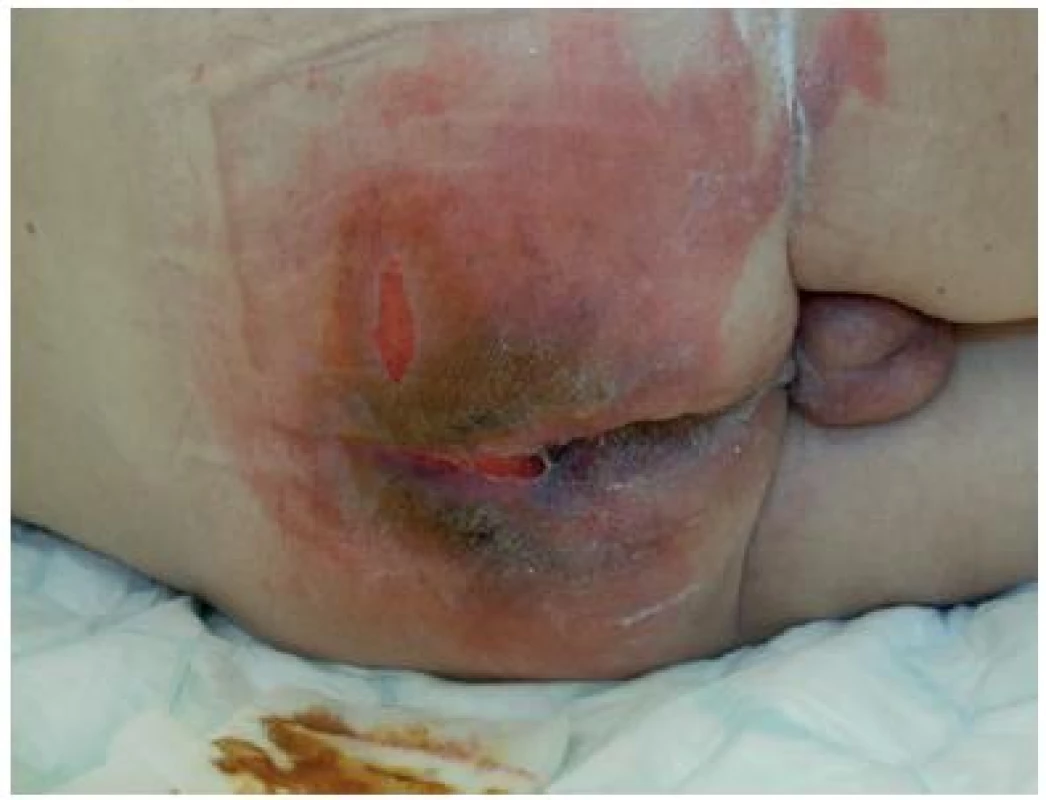
Obrázek z archivu autorek Pokud se již vyvine nekróza a situace s kontinencí nutí minimálně jedenkrát denně provést převaz, jsou doporučeny cenově přístupnější gely (Flamigel) v kombinaci s neadherentním krytím (Release, Solvaline).
Sisyfovskou situací by se dal nazvat známý problém, kdy pacient má řídkou stolici několikrát během dne současně s výskytem dekubitu v sakrální oblasti. Aplikace primárního krytí v tomto případě neplní svoji funkci. Důležitá je dekontaminace rány vždy při hygieně. Z tohoto důvodu vybíráme k řešení a dekontaminaci antiseptické roztoky (Dermacyn, DebriEcaSan, Aqvitox).
Dekubity III. a IV. stupně se vyskytují na všech odděleních KARIM VFN Praha v minimálním množství. Podle problematiky, obvykle u defektů s vyšší exsudací, jsou používány antiseptická krytí Silvercel nebo Actisorb Plus. U těchto materiálů je ideální představou převaz po 3–4 dnech.
Problém, který patří rovněž do oblasti hýždí, je ragáda v gluteální krajině. Zde existuje možnost několika řešení podle rozsahu kožní praskliny do hloubky. U povrchových ragád po aplikaci obkladu antiseptickým roztokem postačí promazání předepsaným krémem a krytí sekundárním obvazem. U hlubších ragád použijeme první dny léčbu antiseptikem (Inadine) a při dobré odezvě léčby, nahradíme antiseptikum hydrokoloidem (GranuFlex, GranuFlex Thin) (obr. č. 20).
Obr. 20. Ragáda nad gluteální rýhou 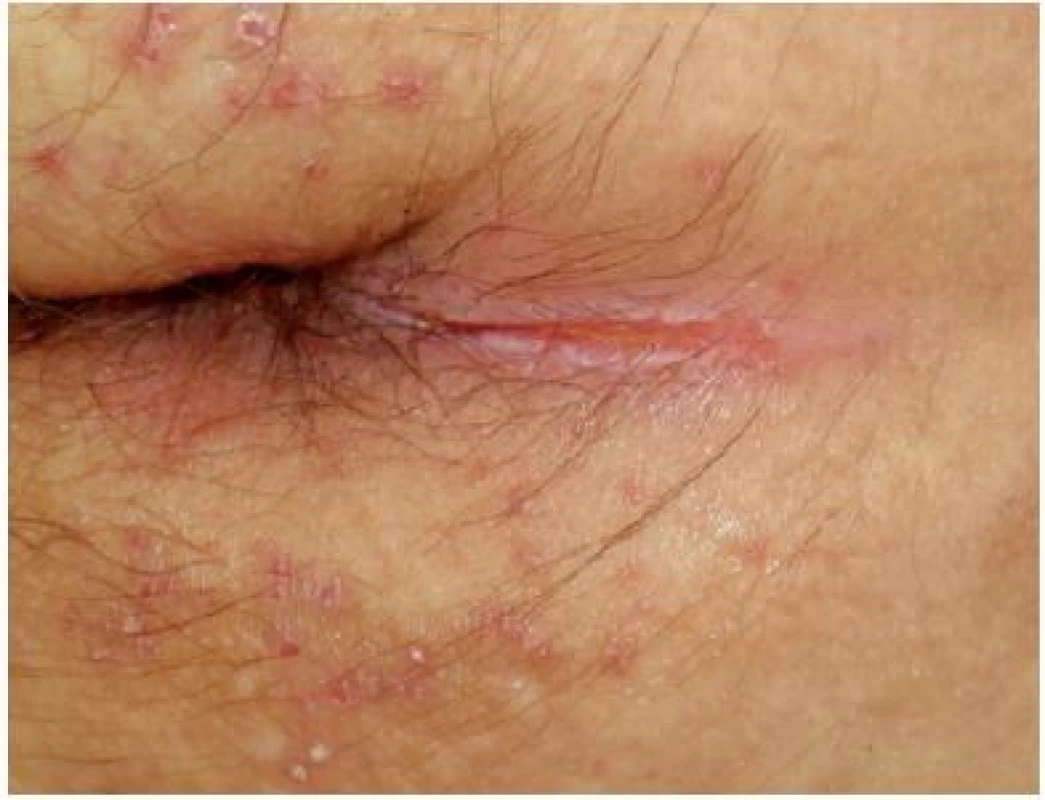
Obrázek z archivu autorek Defekty na genitáliích
Problémy v oblasti genitálu se vyznačují nutností každodenního nebo opakovaného převazu během dne. Mykózy v tříslech a na genitáliích, které u pacientů nacházíme, souvisí s problémem hygieny u seniorů v domácích podmínkách anebo vznikají následkem antibiotické léčby. Otoky lábií, penisu nebo skrota mohou vyústit v sufúze nebo dekubity tlakem tekutiny v podkoží. V menší míře se můžeme setkat s dekubity uretry vlivem močového katétru.
Doporučené řešení: mykózy ošetřujeme jako v jiných lokalitách Imazolem krémpastou. Na léze vyúsťující v dekubity aplikujeme hydrogely (Flamigel) v kombinaci s neadherentním krytím. V této oblasti jak u žen, tak u mužů vyhovuje flexibilní Grassolind nebo Lomatuel. U mužů podkládáme v rámci prevence orchitis skrotum speciálním jednorázovým polštářkem, který současně drží primární krytí v určené lokalitě.
Obrázky č. 21, 22, 23 dokládají poškození penisu otokem, v případě, kdy následnou ischemizací došlo k vývoji nekrotických lézí.
Obr. 21. Vývoj nekrózy genitálu 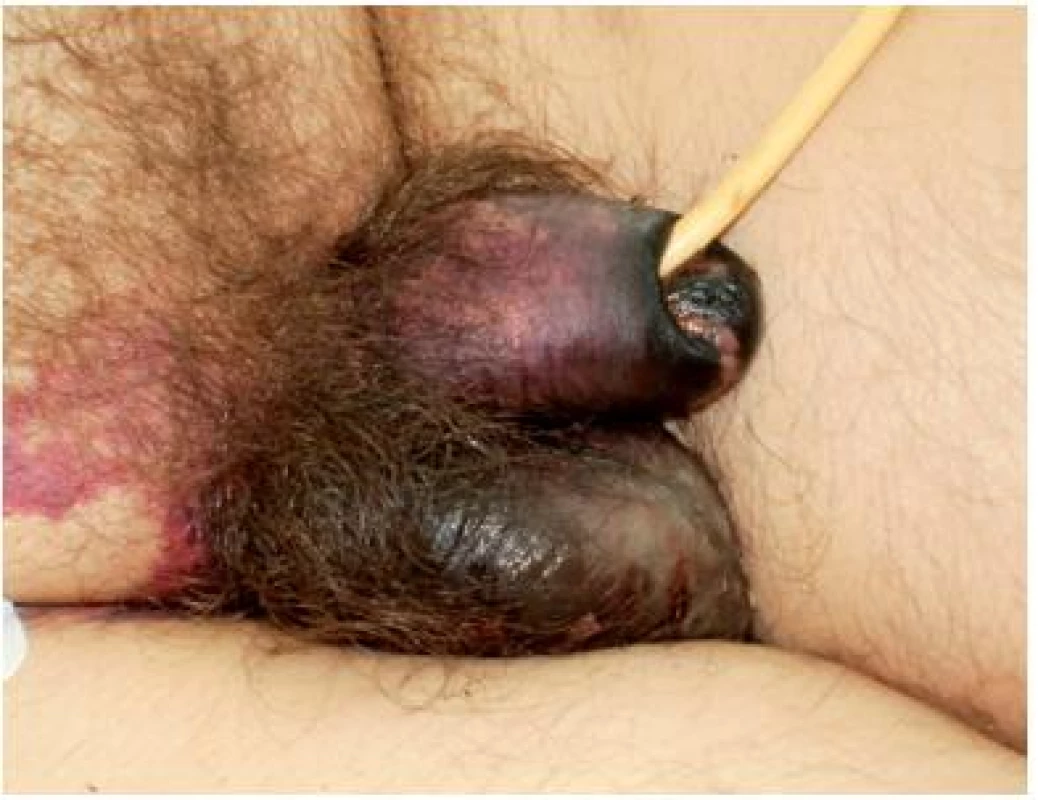
Obrázek z archivu autorek Obr. 22. Nekróza na genitálu 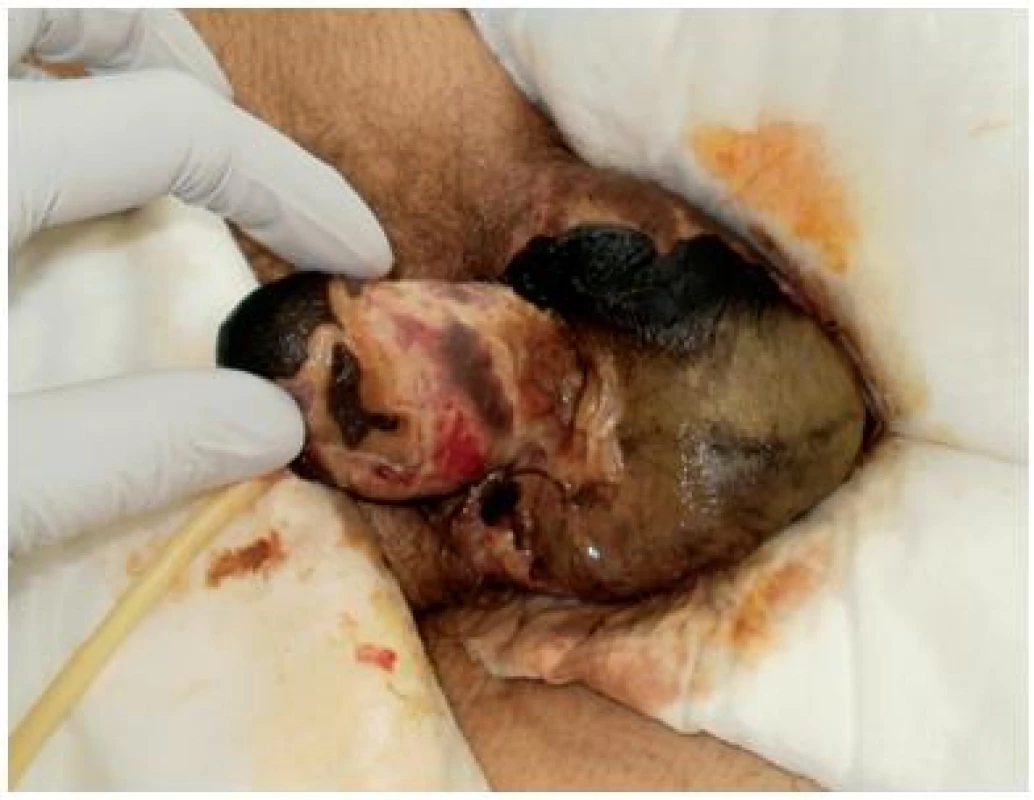
Obrázek z archivu autorek Obr. 23. Genitál po débridementu 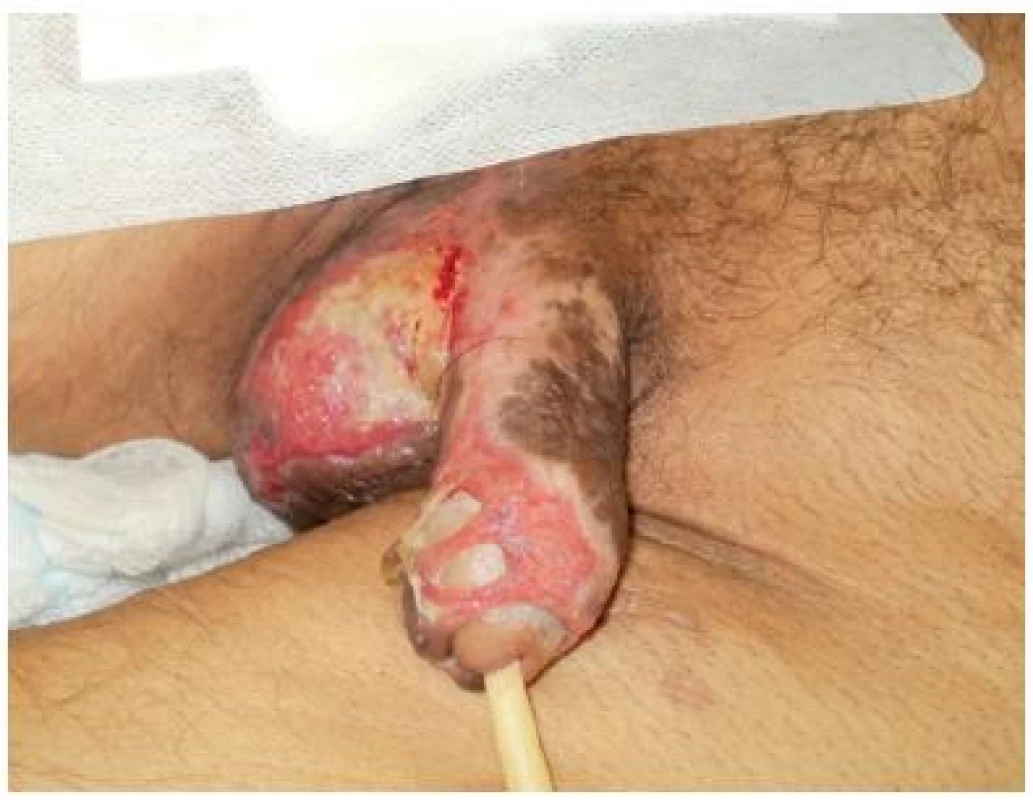
Obrázek z archivu autorek Defekty na dolních končetinách
Defekty dolních končetin lze rozlišit jako klasické ulcerace venózní nebo smíšené etiologie, s nimiž jsou pacienti přijímáni již z domova jako s chronickou záležitostí. V rámci intenzivní péče vznikají ulcerace jako důsledek oběhových poruch (šok, systémové selhání) s následnou ischemií různě rozsáhlé lokality zasahující od prstů přes nárt až na bérce (obr. č. 24). V posledních letech není výjimkou pacient s omrzlinami na dolních končetinách s totožnými projevy (obr. č. 25).
Obr. 24. Ischemie končetiny při akutním šoku 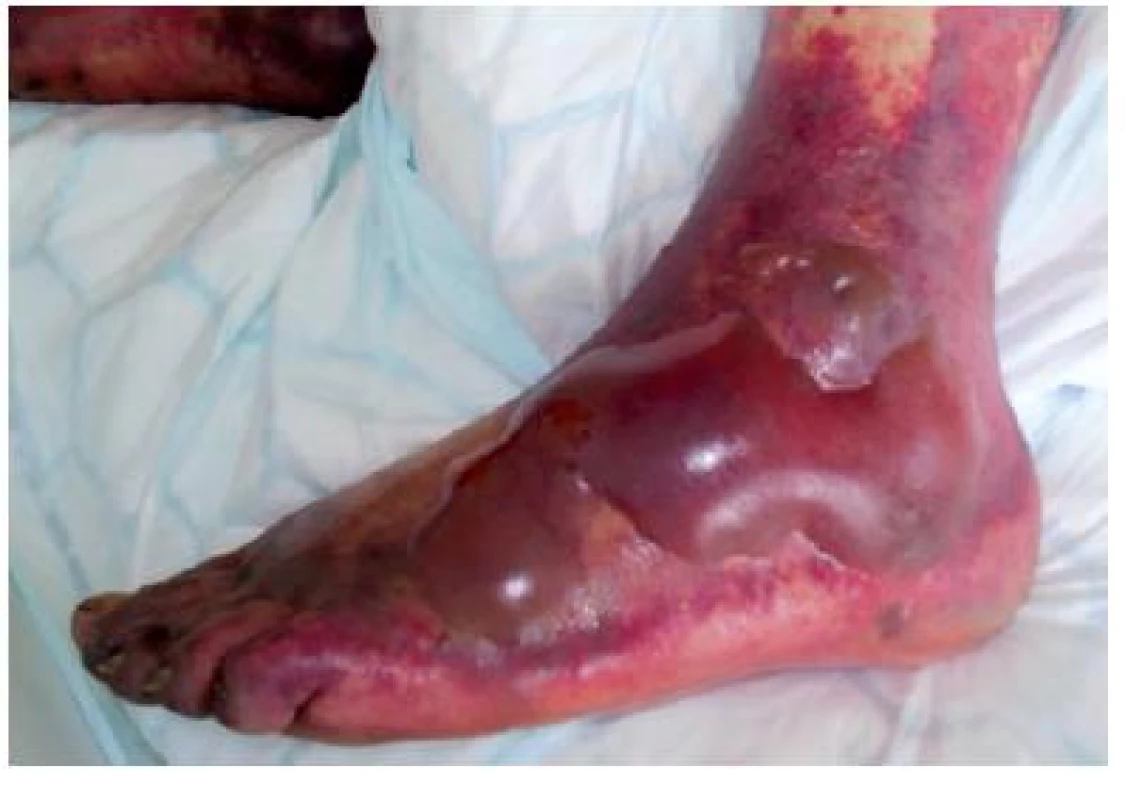
Obrázek z archivu autorek Obr. 25. Omrzliny na dolní končetině 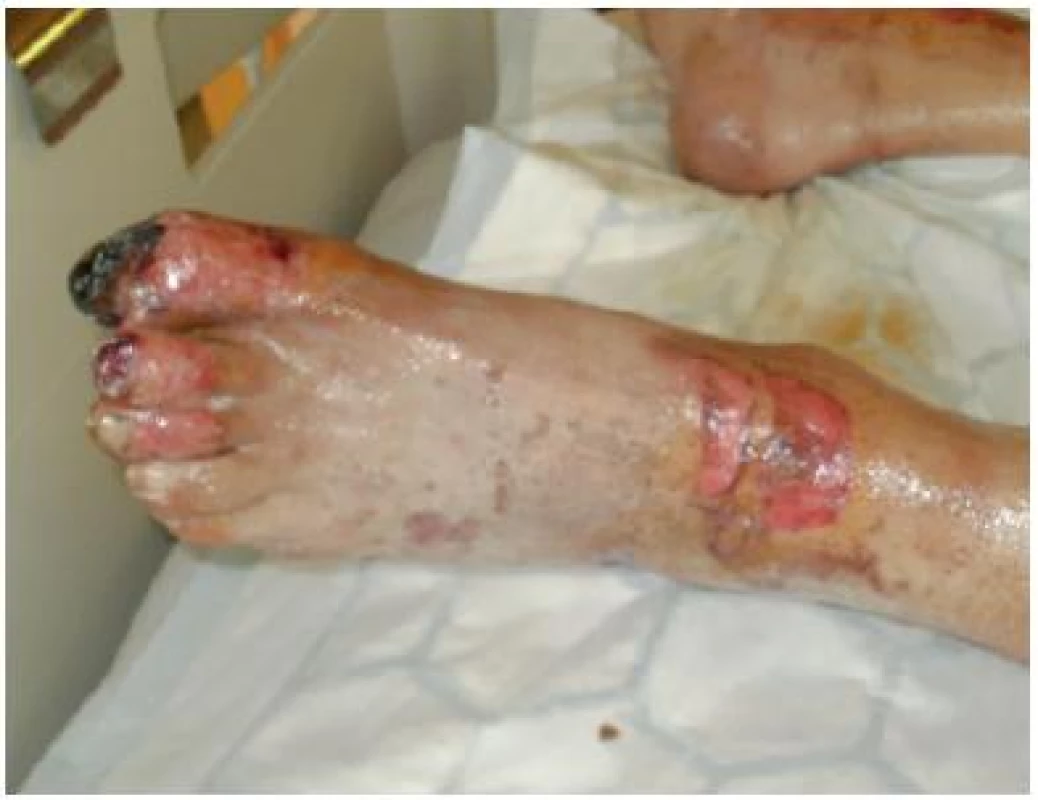
Obrázek z archivu autorek Lokalita dolních končetin má u imobilních pacientů „výhodu“ poskytnutí dlouhého intervalu převazu. Ischemické rány vysoušíme antiseptickým krytím do kompenzace situace. Po úpravě oběhu je možné začít s klasickým vlhkým hojením ran. Podle přítomnosti patogenů v ráně, množství exsudátu, postupně při dobrém vývoji hojení prodlužujeme interval převazu až na 5 dnů. Pěny s antiseptickým účinkem (Mepilex Ag, Kendall AMD pěna) je možné aplikovat v kombinaci s hydrogely na nekrotickou, povleklou nebo granulující spodinu. Z tohoto důvodu je lze aplikovat na více ran v různých stadiích vývoje. Převazy následně provádíme dle závažnosti stavu pacienta v intervalu od 3 do 5 dnů.
Defekty na patách
Poškození pat souvisí s vývojem dekubitů v důsledku tlaku, kdy postupně vzniká atrofie (viz obrázek č. 26). Jinou příčinou je poškození následkem tření při opětovné manipulaci pacienta v lůžku směrem nahoru (k podhlavnímu panelu). Personál obvykle při posunování pacienta nadzdvihuje hlavu, trup a hýždě, paty ponechává na podložce. Stejný efekt vzniká u neklidných pacientů pohybem končetin v lůžku.
Obr. 26. Vyvíjející se nekróza na patě 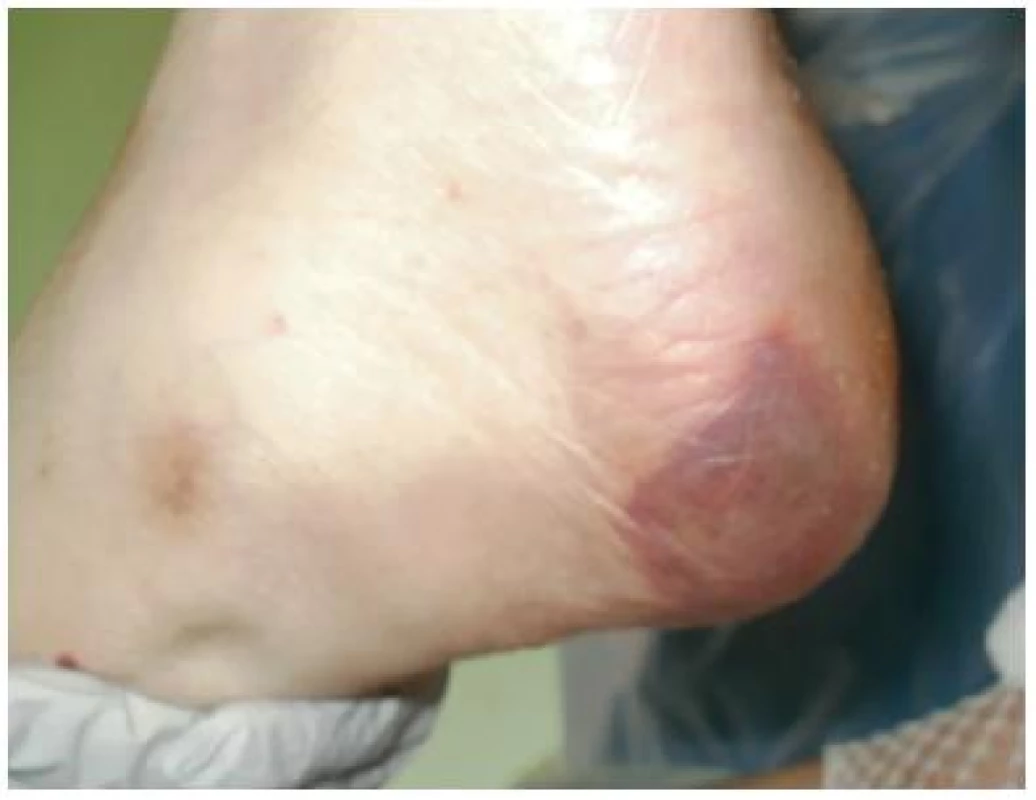
Obrázek z archivu autorek Atrofie na patách (prenekróza) nelze radikálně léčit. V tuto chvíli se soustředíme na odlehčení lokality k zabránění dalšího zhoršení (antidekubitní pomůcky). Přestože v podkoží se objevuje lividní zbarvení, aplikace hydrogelu nebo zinkové pasty, kterou sestry často v takové situaci užívají, je bez efektu. Existují dvě varianty vývoje. Pokud nedojde k vývoji ischemie, známky poškození postupně zmizí. Při postupné regresi poškozené lokality vznikne ischemické ložisko, které následně řešíme jako jiné nekrózy. Je třeba zdůraznit, že pokud nebude dostatečně řešena příčina vzniku, v tomto případě tlak a tření, nebude hojení probíhat s dobrým efektem. V této souvislosti upozorňujeme na nutnost důsledného odlehčení, přičemž nedoporučujeme tzv. koblihové pomůcky (v praxi známé jako věnečky).
Závěr
Ošetření, výběr primárních krytí a interval převazu se u pacientů v IP podřizuje aktuální zdravotní situaci pacienta, která se často mění rychleji, než u pacientů na standardních ošetřovacích jednotkách. Vyskytují se zde drobné povrchové léze, u kterých můžeme zvolit delší interval převazu. Ten pomáhá v urychlení jednotlivých procesů rány, snižuje možnost kontaminace. Neopomenutelná je oblast bolesti pacienta během ošetření a úspora lidských zdrojů a čas zdravotníků. Mnoho pacientů je po kompenzaci stavu překládáno na pracoviště navazující péče, což představuje úsek několik dnů, a proto není možné sledovat efekt hojení rány. Specifika ošetření ran v různých lokalitách by také z tohoto důvodu měla podléhat domluvenému organizačnímu systému, který by měl omezit bezdůvodné změny v terapeutickém postupu a užitém materiálu.
Léčba pacientů v IP představuje rozsáhlý komplex specializace, který zahrnuje i léčbu ran. Přestože tato specifika (zdánlivě) patří do méně dominantní oblasti oproti zajištění vitálních funkcí pacienta, musí být všeobecnými sestrami prováděna nejen se zájmem, ale i s vysokou erudicí a profesionalitou.
Mgr. Markéta Koutná
Poradna pro léčbu rány KARIM
Karlovo náměstí 32
128 00 Praha 2
e-mail: KoutnaMarketa@seznam.cz
Zdroje
Gray, D., White., R. J., Cooper, P., Kingley, A. R. Undestanding applied wound management. Wounds UK 1, 1 : 62–68, 2005.
McGuiness,W. Influence of dressing changes on wound temperature. [citováno 9. 12. 2012]. Dostupné z: http://wmci.ch/sites/dl/download/Influence_of_dressing_changes_on_wound_temperature.pdf
Pokorná, A., Mrázová, R. Kompendium hojení ran pro sestry. Praha: Grada Publishing, 2012.
Poziční dokument EWMA: Příprava spodiny rány v praxi. [citováno 9. 12. 2012]. Dostupné z: http://www.cslr.cz/download/priprava-spodiny-rany.pdf
Stryja, J. et al. Repetitorium hojení ran 2. Semily: Geum, 2011.
Ulrych, O. Statistika výskytu dekubitů. KARIM 1. LF UK a VFN Praha, 2012.
Štítky
Chirurgie všeobecná Sestra Domácí péče
Článek vyšel v časopiseHojení ran
Nejčtenější tento týden
2013 Číslo 1- Přechod na subkutánní léčbu hemofilie: O čem a jak edukovat pacienta
- Jak naučit dítě s hemofilií aplikovat injekci? V Motole pomáhají sestrám i umělé ruce
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
- Analgezie v podobě periferní nervové stimulace po totální artroplastice kolenního kloubu
- Superoxidovaný roztok a jeho využití v léčbě ran
-
Všechny články tohoto čísla
- Gourmeti do střehu!
- Psoriasis vulgaris
- Ilja Iljič Mečnikov (16. 5. 1845–15. 7. 1916)
- XI. celostátní kongres s mezinárodní účastí: Mezioborová spolupráce při léčbě ran a kožních defektů, Pardubice, 2013
- Abstrakta XI. Celostátního kongresu mezioborové spolupráce při léčbě ran a kožních defektů s mezinárodní účastí (Pardubice)
- Hojení ran v intenzivní péči IV.
- Postery
- Hojení ran
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Hojení ran v intenzivní péči IV.
- Psoriasis vulgaris
- Ilja Iljič Mečnikov (16. 5. 1845–15. 7. 1916)
- Abstrakta XI. Celostátního kongresu mezioborové spolupráce při léčbě ran a kožních defektů s mezinárodní účastí (Pardubice)
Přihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



